Sinônimos: patologia degenerativo-destrutiva do sistema músculo-esquelético, patologia do sistema músculo-esquelético.
Código CID-10: M42.
A osteocondrose é uma lesão degenerativo-destrutiva da coluna vertebral que afeta os discos intervertebrais, os aparelhos ligamentar e articular, bem como os corpos vertebrais. A patologia provoca instabilidade e curvatura das vértebras com desenvolvimento de síndrome de dor aguda. O tratamento envolve a eliminação da síndrome inflamatória com o uso de AINEs e condroprotetores para retardar os processos de destruição óssea.
A osteocondrose ocorre devido à destruição das estruturas ósseas e de colágeno. Além disso, a patologia é acompanhada por distúrbios no metabolismo mineral, o que faz com que o tecido ósseo perca força. Isso leva ao deslocamento dos discos intervertebrais, violação da integridade das articulações e vértebras. A doença é propensa à progressão. Na ausência de terapia, a osteocondrose progride, o que contribui para a má circulação e o aparecimento de dores de cabeça. Em alguns casos, a lesão pode causar hérnia.
Quão comum é a osteocondrose?
A doença é bastante comum. Segundo a OMS, esta patologia afeta de 45 a 85% da população mundial. Principalmente a osteocondrose se desenvolve entre pessoas com idade entre 30 e 35 anos. Em alguns casos, a doença se desenvolve em pessoas mais jovens. Mulheres e homens adoecem com a mesma frequência.
Tipos e estágios de osteocondrose
Classificação da osteocondrose de acordo com o nível de dano à coluna vertebral:
- polissegmentar (generalizado);
- sacral;
- lombar;
- peito;
- cervical.
Classificação de acordo com alterações radiográficas:
- Estágio 0 – sem alterações no disco intervertebral.
- Estágio 1 – trauma predominantemente interno ao disco com pequenas alterações.
- Estágio 2 – danos significativos à parte interna do disco, mantendo a superfície externa.
- Estágio 3 – dano a todo o disco: rachaduras se espalham para a superfície externa do disco, o que pode levar à sua extrusão para o espaço intervertebral.
Classificação segundo manifestações funcionais e clínicas:
- Estágio 1 – a atividade funcional do segmento afetado é preservada, nota-se leve dor no local da lesão.
- Estágio 2 – como resultado de subluxações dos corpos vertebrais, compressão das terminações nervosas e protrusão do disco, o funcionamento da coluna começa a ser perturbado. A dor no local da lesão aumenta.
- Estágio 3 – como resultado da deformação da coluna vertebral, aparecem hérnias de disco intervertebrais. A dor fica mais intensa.
- Estágio 4 – o paciente praticamente perde a capacidade de se movimentar. A mobilidade do segmento espinhal está praticamente ausente e é detectada tensão muscular significativa. A deficiência é notada.
Estágios clínicos da osteocondrose
À medida que o processo patológico se desenvolve, traz uma série de alterações caracterizadas por determinados sintomas.
- Estágio pré-clínico da osteocondrose (1º grau). Pequenas alterações são anotadas. A dor aparece e se torna mais pronunciada ao dobrar e girar, e você sente fadiga e tensão rápida nos músculos das costas. Para correção, um curso de condroprotetores e um sistema regular de terapia por exercícios são suficientes.
- Estágio clínico da osteocondrose (grau 2). A instabilidade entre as vértebras é detectada. A dor torna-se intensa, irradiando-se para os braços, ombros ou membros inferiores, intensificando-se ao virar e dobrar. Isto é devido a uma diminuição na altura dos discos intervertebrais. Os pacientes relatam fadiga, confusão, dores de cabeça e diminuição do desempenho. O tratamento inclui agentes farmacológicos, pomadas, correção fisioterapêutica e sistema de terapia por exercícios.
- Formação de protrusão herniária (3º grau). A dor torna-se mais intensa e se manifesta não só no local da lesão, mas também em locais de possível irradiação. Os músculos começam a perder força dinâmica, os membros ficam dormentes. Hérnia de disco intervertebral é detectada. A mobilidade da coluna diminui. Os pacientes estão preocupados com fraqueza e tontura. É necessário resolver a questão da intervenção cirúrgica.
- Destruição dos discos intervertebrais (grau 4). Os discos começam a ser substituídos por tecido conjuntivo. A lesão pode envolver vários segmentos vertebrais. No entanto, o grau de destruição neles pode variar. Há incoordenação de movimentos, aumento de dores de cabeça e tonturas e aparecimento de zumbido.
Causas
As principais causas do desenvolvimento da osteocondrose.
- Excesso de peso corporal.
- Distúrbios nutricionais: falta de alimentos que contenham cálcio e vitamina D.
- Má postura e patologia concomitante do sistema músculo-esquelético (pés chatos, reumatismo, escoliose, lordose e cifose).
- Inatividade física: trabalho sedentário, falta de atividade física.
- Lesão medular traumática.
- Atividade física excessiva que prejudica os tecidos do corpo.
- Predisposição genética para o desenvolvimento da doença.
- Formação inadequada de tecido do sistema músculo-esquelético.
Há um número significativo de fatores de risco para a formação de osteocondrose que, se houver predisposição, podem desencadear o aparecimento da doença.
Os principais são os seguintes:
- Hipotermia prolongada e frequente.
- Degeneração tecidual relacionada à idade.
- Doenças do arco do pé, que levam à sobrecarga da coluna vertebral.
- Distúrbios metabólicos (perdas relacionadas à idade de compostos de condroitina e glucosamina).
- Sobrecarga crônica da coluna devido ao uso prolongado de sapatos desconfortáveis e apertados.
- Fatores de risco ocupacionais (trabalho em posição forçada, movimentos bruscos e giros frequentes, levantamento de peso).
- Características do microclima: combinação de alta umidade e baixa temperatura.
- Cessação abrupta das atividades esportivas e redução da atividade física.
- Estresse frequente, tensão nervosa, que provoca atividade espasmódica dos músculos que deformam o segmento espinhal.
Desenvolvimento de patologia
Os fatores acima causam estresse excessivo nas vértebras. Isso leva ao espasmo muscular. Ocorrem distúrbios na circulação sistêmica, a eficiência dos processos metabólicos é perturbada - formam-se alterações degenerativas.
Os discos intervertebrais ficam deformados e finos e começam a se projetar além da coluna vertebral.
Existem quatro estágios principais no desenvolvimento da osteocondrose.
- Estágio um. A quantidade de umidade contida no núcleo do disco intervertebral diminui. Ele se achata, resultando em espaços menores entre as vértebras. A cartilagem começa a ficar coberta por pequenas fissuras. Via de regra, na primeira fase da formação da doença, o paciente não sente dor.
- Estágio dois. À medida que o espaço intervertebral se contrai, o aparelho ligamentar e muscular começa a sofrer espasmos. Isso contribui para a mobilidade excessiva do segmento espinhal e seu deslocamento.
- Estágio três. Como resultado da progressão dos processos de degeneração, ocorrem protrusão (extrusão) do disco e subluxação dos corpos vertebrais.
- Estágio quatro. Osteófitos (espinhos ósseos) começam a se formar no espaço intervertebral. Eles estabilizam parcialmente o segmento espinhal patologicamente móvel e previnem luxações. Com o tempo, seu número aumenta significativamente. Isto leva a uma perda quase completa da mobilidade da coluna vertebral. Ao mesmo tempo, os nervos e vasos localizados próximos às vértebras começam a sofrer lesões.
Sintomas de osteocondrose em diferentes partes
Os sintomas da osteocondrose têm uma relação estrita com a área afetada pelo segmento espinhal e a gravidade do dano.
Danos à coluna cervical
Além da dor no pescoço, os pacientes costumam relatar os seguintes sintomas inespecíficos:
- Diminuição da acuidade visual.
- Zumbido e barulho nos ouvidos.
- Tontura.
- O aparecimento de manchas coloridas diante dos olhos e o piscar de “moscas”.
- Aumento da pressão arterial.
- Diminuição da acuidade auditiva.
- Apnéia do sono noturno (ronco).
- Parestesia (sensibilidade prejudicada) nos membros superiores, pescoço e pele facial.
- Mudando a força da voz.
- Ataques de desmaios.
- Dores de cabeça nas regiões parietal, temporal e occipital. Intensifica durante o movimento.
Danos à coluna torácica
- Dor intensa entre as omoplatas.
- Dor ao respirar fundo e profundamente.
- Parestesia (dormência) da pele das costas, abdômen e tórax.
- Dificuldade em levantar os membros superiores.
- Dor na região do coração por muito tempo. A natureza é aguda, penetrante, aguda, possuindo um ponto específico de dor que o paciente pode apontar.
- Dificuldade em se curvar.
Osteocondrose da coluna lombar e sacral
- Lumbodynia – dor na coluna lombar e sacral, com irradiação para as extremidades inferiores. Pode intensificar-se com movimentos no segmento afetado.
- Hiperidrose (aumento da sudorese).
- Sensação de frio nas extremidades inferiores com temperatura corporal confortável.
- Tensão constante no espartilho muscular lombar.
- Sensações de formigamento e rastejamento nas extremidades inferiores.
- Mudanças na potência nos homens.
- Irregularidade do ciclo menstrual nas mulheres.
Com um longo curso de osteocondrose, os segmentos afetados, via de regra, crescem juntos. Nesse caso, os principais sintomas são dificuldades de mobilidade e a dor é significativamente reduzida.
Características em mulheres e homens
Não há diferenças significativas no curso da osteocondrose em homens e mulheres. Apenas os sintomas autonômicos adicionais diferem no contexto das lesões lombares. Nos homens, o processo pode ser acompanhado por disfunção sexual, nas mulheres – por ciclos menstruais irregulares. Na época da menopausa, as mulheres podem apresentar sintomas mais graves de osteocondrose cervical. Isto é devido às consequências da disfunção hormonal, que causa vasoconstrição adicional.
Com o que se pode confundir a osteocondrose?
- Espondilite anquilosante de espondilite anquilosante. É caracterizada por dano ascendente gradual à coluna vertebral com fusão dos segmentos espinhais. Leva à falta de mobilidade.
- Reumatismo. Via de regra, é acompanhado por danos nas válvulas cardíacas e nas grandes articulações.
- Artrite reumatoide. Além de lesões nas pequenas articulações das mãos e dos pés, podem ser detectadas lesões renais.
- Urolitíase, anexite. A dor pode irradiar para a coluna lombar. Para esclarecer o diagnóstico, é necessária uma ultrassonografia.
- Doença coronariana. O monitoramento Holter é necessário para excluir ataques de angina de peito, que lembram dor devido à osteocondrose torácica.
Pesquisas
- Entrevista clínica e exame por um médico. Permite estabelecer sintomas, excluir patologias concomitantes e selecionar os exames diagnósticos necessários.
- Radiografia da coluna vertebral. Permite determinar a natureza das alterações nos corpos vertebrais, avaliar o grau de estreitamento do espaço articular, a presença e o tamanho dos osteófitos.
- A ressonância magnética (ressonância magnética) visualiza estruturas ósseas e hérnias de discos intervertebrais.
- A TC (tomografia computadorizada) tem resolução menos informativa que a ressonância magnética. É difícil determinar a presença e o tamanho de uma protrusão herniária.
- Ultrassonografia duplex. O método é utilizado quando é necessário identificar lesões vasculares ateroscleróticas. São avaliadas a velocidade do fluxo sanguíneo e a presença de estreitamento do leito angular.
- A mielografia é um método de exame de raios X que utiliza um agente de contraste. Permite determinar a presença de uma hérnia.
Os métodos de pesquisa da osteocondrose são predominantemente instrumentais, uma vez que os diagnósticos laboratoriais não revelam alterações significativas. Para realizar um diagnóstico diferencial com diversas patologias reumatológicas (reumatismo, espondilite anquilosante, artrite reumatóide, osteoporose), recomenda-se a realização de vários exames: hemograma completo, VHS, PCR, uréia, fator reumatóide, ASL-O, fibrinogênio, concentração de cálcio no sangue.
Métodos de tratamento
Terapia medicamentosa
Inclui analgésicos e antiinflamatórios na forma de injeções e comprimidos. Pomadas e cremes são aplicados topicamente. Seu número é selecionado dependendo da gravidade da síndrome dolorosa.
Os condroprotetores são usados para tratar a osteocondrose. São preferidas as preparações combinadas com uma combinação de condroitina e glucosamina. A condroitina restaura a superfície articular, promovendo a regeneração do tecido ósseo, enquanto a glucosamina promove a regeneração do aparelho ligamentar. Esses medicamentos requerem um curso de pelo menos 3 meses, 2 vezes por ano.
Fisioterapia
São utilizadas técnicas de correção a laser, eletroforese e fonoforese, terapia magnética e correntes de baixa frequência. Isso permite reduzir a dor no segmento afetado e prolongar a possibilidade de atividade funcional da coluna.
Exercício terapêutico
Um sistema de treinamento bem escolhido permite fortalecer o aparelho ligamentar e muscular. Isso evita a formação de saliências herniárias e o desenvolvimento de subluxações. Também normaliza o metabolismo nos discos intervertebrais e melhora a circulação sanguínea local.
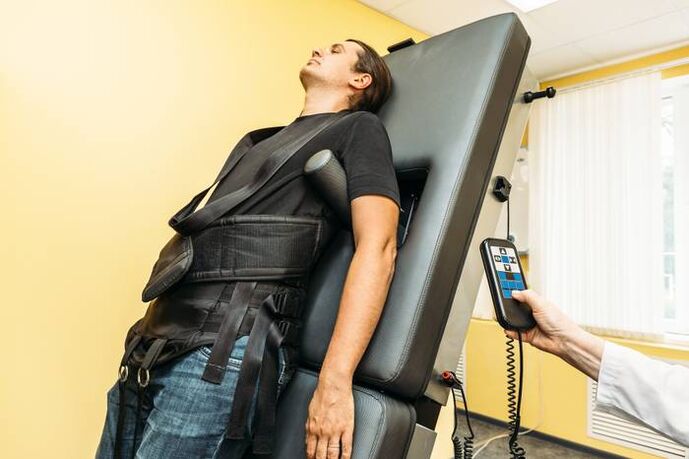
Extensão da coluna vertebral (tração)
A tração esquelética com equipamentos modernos é utilizada fora do período de exacerbações. Isso ajuda a manter a elasticidade do aparelho ligamentar e a distância entre as vértebras. Esta medida permite manter a elasticidade da estrutura muscular das costas.
Massagem
Elimina a atividade espasmódica dos músculos espinhais. Isto leva a uma redução dos sintomas de dor, normaliza o fornecimento de sangue e leva ao fortalecimento do sistema músculo-esquelético (ligamentos e músculos).
Reflexologia
Permite reduzir os sintomas de dor focal, influenciando certas zonas reflexas.
Para obter um efeito clínico, é necessário o uso regular desses métodos em combinação.
Tratamento cirúrgico da osteocondrose
Utilizado em caso de ineficácia da terapia conservadora.
A terapia microcirúrgica é preferível na presença de hérnia intervertebral.
Remoção do disco afetado e substituição por implante. Isso permite restaurar a distância intervertebral e eliminar os sintomas da osteocondrose.
Complicações e prognóstico
- Ataques de enxaqueca.
- Estreitamento (estenose) do canal espinhal.
- A distonia vegetativo-vascular é um aumento na atividade do sistema nervoso simpático, o que leva a picos de pressão arterial.
- A radiculite é uma inflamação das terminações nervosas.
- Ciática – dor nas extremidades inferiores e nas nádegas associada a danos no nervo ciático.
- Lumbago é uma síndrome de dor intensa na região lombar.
- A hérnia de Schmorl é um deslocamento do disco intervertebral para a cavidade da própria vértebra.
Com uma abordagem integrada: uma combinação de métodos farmacêuticos, correção fisioterapêutica e métodos fisioterapêuticos pode reduzir significativamente a progressão da doença.
Prevenção
- Manter a postura correta.
- Evitar a inatividade física.
- Prevenção de lesões na coluna e levantamento de peso.
- Compra de roupas de cama ortopédicas.
- Se a posição for desconfortável durante o trabalho, recomenda-se o uso de espartilho especial.
- Realize fisioterapia com o objetivo de manter a atividade dos músculos das costas.
- Evitando a hipotermia.

























